Нейролептики
Содержание:
Нейролептики нового поколения без побочных эффектов: перечень наиболее популярных медикаментов данной группы
Типичные нейролептики (препараты первого поколения) в настоящее время обычно применяют в условиях медицинского учреждения под строгим контролем врача
Подобные предосторожности связаны с высоким риском нежелательных реакций
Это важно
Теоретически, все нейролептики нового поколения, даже без побочных эффектов, относятся к списку Б и должны отпускаться из аптек по рецепту врача. Однако атипичные антипсихотики обычно можно приобрести и без соответствующих документов.
Нейролептики, продающиеся без рецепта врача
Кветиапин (Квентиакс). Прием препарата начинают с дозировки 0,05 г в сутки (для пожилых пациентов ее уменьшают вдвое). Затем при условии хорошей переносимости и положительного ответа на терапию количество лекарство постепенно повышают до суточной дозировки 0,15–0,75 г. В ходе клинических экспериментов специалисты не выявили угнетающего влияния препарата на фертильность, либидо, эректильную функцию.
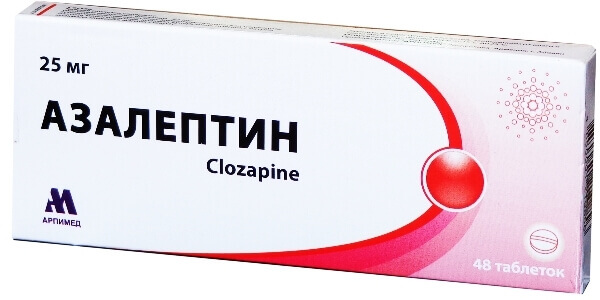
Азалептин (Клозапин). В отличие от других нейролептиков допускается прием препарата у детей старше 5 лет, хотя его безопасность у пациентов младше 16 лет окончательно не подтверждена. Прием лекарства начинают с 25–50 мг в сутки, затем это количество постепенно повышают до 0,2–0,4 г. Эту дозу можно принять сразу перед сном или разбить на три приема на протяжении дня.
Оланзапин (Эголанза, Парнасан). Терапию начинают с 5–10 мг в сутки. В дальнейшем дозу подбирают индивидуально, так как биодоступность этого препарата зависит не только от возраста, но и от пола пациента и пристрастию к никотину. Однако превышение рекомендованной суточной дозы в 15 мг требует всестороннего обследования больного.
Рисперидон (Ридонекс, Сперидан). Начальная доза препарата колеблется в пределах 0,25–2 мг в сутки, однако на второй день терапии ее повышают до 4 мг. В дальнейшем ее или оставляют на прежнем уровне, или увеличивают до терапевтически эффективной.
Наиболее известные
К числу других антипсихотиков, достаточно известных и популярных не только в медицинских кругах, относят:
- Аминазин (Хлорпромазин), один из первых нейролептиков, в настоящее время применяют у пациентов с ярко выраженными симптомами шизофрении.
- Абилифай (Зилаксера), основное действующее вещество препарата — арипипразол. Назначают для купирования приступов шизофрении и терапии острых биполярных расстройств.
- Виктоэль (Гедонин), содержит кветиапин, назначают для лечения острых и хронических психозов.
- Галоперидол (Сенорм), сильнодействующий препарат, применяемый при терапии разнообразных психических расстройств.
- Зелдокс (Зипсила), содержит зипрасидон. Один из последних нейролептиков последнего поколения. Может применяться не только для лечения, но и для профилактики психозов, приступов шизофрении и других подобных заболеваний.
- Мажептил. Типичный нейролептик на основе тиопроперазина. Используют для купирования бреда, галлюцинаций и прочих расстройств.
Схему и продолжительность приема антипсихотических медикаментов должен подбирать врач. Так, подобные препараты назначают:
- с постепенным наращиванием дозировки до оптимального уровня;
- с быстрым повышением дозировки (в течение 2–3 дней);
- с применением 1–2 раза в неделю в максимально допустимом количестве;
- с периодическим повышением и снижением дозировки;
- пульс-терапия с перерывами в 5–7 дней;
- с последовательным назначением психотропных препаратов различных фармакологических групп.
Что касается продолжительности лечения, некоторых антипсихотики принимают курсом в 6–8 недель. Другим пациентам показана пожизненная терапия с короткими перерывами во время ремиссии.
Однако даже нейролептики нового поколения без побочных эффектов при резком прекращении приема могут вызвать острый синдром отмены (отмечают почти у половины пациентов). Поэтому по окончании курса лечения дозировку снижают постепенно (или ежедневно, или несколько раз в неделю). Иногда процесс полного прекращения лечения может занять от двух до четырех недель.
Особые группы пациентов
Особого внимания и осторожности требует назначение нейролептиков нового поколения детям. Нужно тщательно проверить правильность выставляемого диагноза и взвесить все показания к назначению данной группы препаратов
Такая бдительность связана с тем, что дети тяжелее переносят все побочные эффекты подобных средств. К тому же они чаще проявляются у младшего поколения. Практически во всех случаях терапию начинают с самых маленьких доз и постепенно доводят до оптимальной. Критерием этого может стать достижение терапевтического эффекта либо появление осложнений.
Абсолютными показаниями для назначения атипичных нейролептиков детям являются:
- мании;
- бред и галлюцинации;
- психомоторное возбуждение;
- синдром Туретта.
Эффективность терапии данными средствами оценивают по наличию результата и побочных действий. Если в течение недели положительных сдвигов не наблюдается или появились нежелательные последствия, требуется смена терапии. В этом случае нежелательный препарат отменяют постепенно. Одномоментная отмена недопустима.
Чтобы избежать побочных явлений при терапии атипичными нейролептиками у детей, поскольку риск очень высок, необходимо предотвратить появление их предельной концентрации в крови. Для этого установленную дозу разбивают на большее количество приемов либо выбирают препарат с замедленным высвобождением действующего вещества.
Нужно отметить, что успешность лечения современными нейролептиками юных пациентов зависит от соблюдения ими правильного образа жизни. Некоторые представители данной группы заметно усиливают аппетит. Чтобы избежать при этом метаболических нарушений, следует придерживаться диеты и достаточного уровня физической активности.
С другой стороны, для полного усвоения отдельных средств требуется прием пищи с содержанием не менее 500 ккал. В противном случае они усваиваются только наполовину. Все эти нюансы следует учитывать при прохождении нейролептической терапии.
В большинстве случаев требуется полное исключение алкогольных напитков и наркотиков, хотя для некоторых подростков это достаточно сложно. В ситуации, когда юноша или девушка не в состоянии полностью отказаться от подобных веществ, прием препарата отсрочивается на более позднее время, после принятия вещества. Но следует понимать, что в таком случае терапия затягивается и становится менее эффективной.
Другая, особая, группа пациентов – это пожилые люди. У них антипсихотики применяют чаще всего при болезни Альцгеймера, Паркинсона и других форм старческого слабоумия. В ходе ряда исследований было установлено, что атипичные нейролептики куда более эффективны для купирования психотических симптомов, чем типичные. Это связано с уменьшением выраженности экстрапирамидных нарушений. К их возникновению пожилые люди подвержены особо, и протекают они для них особенно мучительно.
Стандартная триада – ограниченность движений, тремор и мышечная скованность. Такие симптомы заметно ухудшают течение болезни, особенно Паркинсона. Из-за этого пациенты самостоятельно отказываются от приема препарата или отходят от схемы. Типичные антипсихотики в большинстве своем имеют такой побочный эффект, поэтому атипичные средства для таких людей становятся более подходящими.
Установлено, что люди преклонного возраста достаточно хорошо переносят Кветиапин, Рисперидон, и менее позитивно откликаются на Клозапин.
Нейролептики нового поколения обладают более мягким и щадящим воздействием на организм пациента с одновременным проявлением выраженного антипсихотического действия. Правильное использование препарата помогает эффективно избавиться от психического расстройства с минимальным риском для здоровья. Несмотря на ряд побочных эффектов, сопровождающих средства этой группы, они проявляются значительно реже. В большей степени это случается при превышении оптимально подобранной дозы и отхождения от схемы лечения.
Пройти по узкому коридору

Изображение с сайта сnewscientist.com
У каждого препарата есть определенный «коридор» действия. Это та идеальная доза, которая достаточна для того, чтобы оказать положительный эффект на пациента, но при этом не вызвать серьезных осложнений.
Чуть ниже – и нет желаемого результата. Чуть выше – и вред превосходит пользу. Установить этот коридор – задача непростая, и для ее выполнения нужен постоянный контакт с пациентом, непрерывная обратная связь.
Между тем, пациенты с умственной отсталостью, особенно невербальные, дети с аутизмом, пожилые люди с деменцией часто неспособны не только внятно сообщить об изменениях своего состояния, но даже просто осознать такие изменения.
Как в этом случае рассчитать тот самый коридор? Как понять при усилившейся агрессии, является ли она результатом того, что примененная доза лекарства неэффективна, и ее требуется повысить, либо она вызвана двигательным беспокойством, повышенным раздражением или плохим физическим самочувствием как побочными явлениями самого препарата? Как принять решение, если пациент не может описать свои внутренние ощущения?
Есть и другая сторона проблемы. Удивительно, но тяжелые осложнения и даже смерть встречаются и среди пациентов, вполне способных на обратную связь.
Об этом часто говорят и пишут эксперты и журналисты в Великобритании, где озабоченность чрезмерным использованием нейролептиков возникла уже давно и продолжает нарастать. Случаи тяжелых осложнений и гибели пациентов, принимавших психотропные препараты, там аккуратно документируются и тщательно расследуются.
Одним из самых частых виновников трагедий становится клозапин, первый из атипичных антипсихотиков.
В августе 2016 года погиб 24-летний Том Джонсон, резидент больницы святого Георгия в Стаффорде, где он прожил на клозапине целый год. Сначала симптомы психоза пошли на убыль, и Том в целом чувствовал себя неплохо, однако затем стали нарастать побочные явления, развились токсикоз и пневмония, которые персонал больницы вовремя не отследил.
Но Том Джонсон хотя бы действительно страдал шизофренией, то есть препарат первоначально был назначен по показаниям, хотя родным молодого человека теперь от этого не легче.
А вот умершая за несколько месяцев до него 54-летняя Джулия МакФерсон получила рецепт на клозапин, несмотря на то, что психоза у нее не было. У женщины было диагностировано пограничное расстройство личности, она была в депрессии из-за развода и просила психиатра помочь ей каким-то иным способом, не назначая нейролептик.
Врач не только назначил его, но через некоторое время даже увеличил дозу. Апатия и слабость дошли до того, что Джулия перестала умываться, одеваться и ела с большим трудом, почти не жуя. Как установил коронер, она умерла во время еды, не сумев прожевать и проглотить кусок пищи.
И это далеко не единственные жертвы нейролептиков. Размеры компенсаций, выплаченных фармацевтическими компаниями по искам семей пациентов, пострадавших от приема психотропных препаратов, исчисляются миллионами долларов.
Что такое нейролептики
Нейролептики – это психотропные средства, главной функцией которых является купирование психотического расстройства, в частности, его продуктивной симптоматики. К таковой относят бред, галлюцинации, псевдогаллюцинации, мания, тревожность, агрессивность, расстройства поведения и мышления.
Именно поэтому антипсихотики назначают при психозах и других расстройствах с нарушениями поведения, возбудимостью и агрессивностью:
- шизофрения;
- биполярное расстройство;
- мании;
- фобии;
- аффекты;
- истерии;
- тяжелые формы бессонницы;
- старческое слабоумие;
- аутизм;
- невроз навязчивых состояний.
Механизм действия нейролептиков основан на блокировании D2-рецепторов нейромедиатора дофамина, а также на снижении его передачи в различных системах мозга.
Антипсихотическое, то есть главное действие этих препаратов связано с угнетением передачи дофамина в мезолимбическом пути. Благодаря этому и устраняется положительная симптоматика. Но эффект достигается только лишь при блокаде 65% нейромедиатора.
К другим эффектам относят:
- снотворный;
- седативный;
- противотревожный;
- противорвотный;
- гипотермический;
- гипотензивный;
- стабилизирует поведение.
Впервые мир узнал об антипсихотиках в 1950 году с синтезированием аминазина. До этого для лечения психозов применяли белену, опиаты, бромиды, антигистаминные средства.
Нейролептические препараты – список
Болезни, при которых нейролептики – основа терапии:
- Шизофрения. Это психическое расстройство, при котором человек теряет интерес к вещам, чувствует себя отстраненным, видит галлюцинации.
- Шизоаффективный психоз. Болезнь сочетает признаки шизофрении и расстройства настроения. Среди симптомов – бред, галлюцинации, неупорядоченная речь.
- Некоторые формы маниакально-депрессивного психоза (биполярного расстройства).
- Тяжелые депрессии.
В сочетании с другими препаратами (например, нейроблокаторами) антипсихотики применяют для терапии:
- Синдрома дефицита внимания с гиперактивностью. Для болезни характерны постоянные проявления рассеянности и / или импульсивности, которые мешают нормальной жизни.
- Анорексии, булимии, потери контроля над количеством употребляемой еды.
- Посттравматического стрессового расстройства.
- Обсессивно-компульсивного нарушения. Это состояние, когда у человека возникают неконтролируемые, навязчивые идеи и ощущения, которые он хочет повторять.
- Генерализованного тревожного расстройства. При таком состоянии больной постоянно ощущает беспокойство, и это чувство усугубляется.
- Бред и галлюцинации (паранойя, голоса).
- Беспокойство, сильное возбуждение.
- Несвязная речь, запутанное мышление.
- Агрессивность.
- Мания.
Типичные антипсихотики представлены такими препаратами:
- Хлорпромазином;
- Галоперидолом;
- Молиндоном;
- Тиоридазином и так далее.
Самые популярные нейролептики нового поколения без побочных действий:
- Абилифай;
- Флуфеназин;
- Кветиапин;
- Флюанксол;
- Трифтазин;
- Левомепромазин.
Таких лекарственных средств немного. Однако не стоит думать, что самолечение ими безопасно: даже нейролептики, без рецептов отпускаемые, должны приниматься под наблюдением доктора. Он знает механизм действия данных медикаментов и порекомендует оптимальную дозировку. Нейролептические препараты без рецептов – список доступных лекарственных средств:
- Оланзапин;
- Сердолект;
- Арипризол;
- Этаперазин;
- Хлорпротиксен.
Лучшие нейролептики
Самыми безопасными и эффективными считаются атипичные лекарственные средства. Нейролептики нового поколения чаще назначают такие:
- Сертиндол;
- Солиан;
- Зелдокс;
- Лаквель;
- Клозапин;
- Депрал;
- Просульпин;
- Бетамакс;
- Лимипранил и другие.
Применение нейролептиков

Существует несколько схем назначения медикаментов данной группы. Нейролептические средства могут применяться следующим образом:
- Быстрый метод – доза доводится до оптимальной в течение 1-2 дней, а после поддерживается на этом уровне весь курс лечения.
- Медленное наращивание – подразумевает постепенное увеличение количества принимаемого препарата. После в течение всего терапевтического периода она поддерживается на оптимальном уровне.
- Зигзагообразный метод – пациент принимает препарат высокими дозами, потом резко уменьшает, а после снова наращивает. Такими темпами проходит весь терапевтический курс.
- Лечение препаратом с паузами в 5-6 дней.
- Шоковая терапия – дважды в неделю пациент принимает лекарственное средство в очень больших дозах. В результате его организм испытывает химиошок, и психозы прекращаются.
- Альтернирующая метод – схема, по которой последовательно применяются различные психотропные медикаменты.
Перед тем как назначить нейролептики (список препаратов обширен), доктор проведет обследование, чтобы определить, нет ли у пациента противопоказаний. От терапии медикаментами данной группы придется отказаться в каждом из таких случаев:
- беременность;
- наличие глаукомы;
- патологии в работе сердечно-сосудистой системы;
- аллергия на нейролептики;
- лихорадочное состояние;
- кормление грудью и так далее.
К тому же нейролептический эффект от препаратов данной группы зависит от того, какие медикаментозные средства одновременно с ними принимаются. Например, если такое лекарство пить с антидепрессантами, это приведет к усилению действия и первого, и второго. При таком дуэте нередко наблюдаются запоры и повышается артериальное давление. Однако есть и нежелательные (иногда и опасные) сочетания:
- Одновременный прием нейролептиков и бензодиазепинов может спровоцировать угнетение дыхания.
- Антигистаминные препараты в дуэте с антипсихотиками приводят к сбою в работе ЦНС.
- Инсулин, противосудорожные, противодиабетические средства и алкоголь снижают эффективность нейролептиков.
- Одновременный прием антипсихотиков и тетрациклинов увеличивает вероятность поражения печени токсинами.
Как долго можно принимать нейролептики?
Схему и длительность лечения назначает доктор. В некоторых случаях врач, проанализировав динамику терапии, может посчитать, что хватит и 6-тинедельного курса. Например, так принимают седативные нейролептики. Однако в большинстве случаев этого курса мало для достижения стойкого результата, поэтому доктор назначает продолжительную терапию. У отдельных пациентов она может длиться всю жизнь (время от времени делаются непродолжительные перерывы).
Отмена нейролептиков
После прекращения приема медикаментозных средств (чаще это наблюдается при приеме представителей типичной группы) состояние пациента может ухудшиться. Синдром отмены нейролептиков начинает проявляться буквально сразу же. Он нивелируется в течение 2 недель. Чтобы облегчить состояние пациента, доктор может постепенно перевести его с антипсихотиков на транквилизаторы. К тому же врач в таких случаях еще назначает витамины группы B.
Основные эффекты рассматриваемых препаратов
Эффекты нейролептиков многогранны. Основная фармакологическая особенность — своеобразный успокаивающий эффект, для которого характерно уменьшение реакции на внешние стимулы, ослабление аффективной напряженности и психомоторного возбуждения, подавление чувства страха, снижение агрессивности. Антипсихотические препараты способны подавлять галлюцинации, бред и другие психопатологические симптомы, оказывать терапевтический эффект у пациентов, страдающих шизофренией и другими психосоматическими недугами.
Определенные препараты данной группы имеют противорвотную активность, достигается такое действие нейролептиков за счет избирательного угнетения хеморецепторных триггерных (пусковых) участков продолговатого мозга. Некоторые нейролептики могут оказывать седативный или активирующий (энергезирующий) эффект. Ряд данных средств характеризуется элементами нормотимического и антидепрессивного действия.
Фармакологическое свойство у различных нейролептических препаратов выражено в разной степени. Сочетание основного антипсихотического эффекта и других свойств определяет профиль их воздействия и показания к применению.
Лекарственные взаимодействия
Эффекты при взаимодействии с отдельными классами лекарственных средств:
Антидепрессанты. Взаимное усиление действия. Повышение уровня в крови трициклических антидепрессантов, возникающее при их сочетании с нейролептиками, может привести к М-холиноблокирующим эффектам (запоры, паралитическая кишечная непроходимость, удлинение интервалов PQ и QT на ЭКГ), по этой причине желательно следить за уровнем антидепрессантов в крови. Существует также риск антихолинергического делирия. Трициклические антидепрессанты тоже повышают уровень нейролептиков в крови, что может приводить к повышению частоты побочных эффектов, особенно при применении препаратов с дозозависимым холинолитическим и седативным действием. Флуоксетин через непрямые механизмы может угнетать дофаминергическую передачу, которую угнетают и антипсихотики; это усиливает экстрапирамидные побочные эффекты. Флуоксетин и другие СИОЗС могут повышать уровень нейролептиков в крови, что способно приводить к усилению побочных эффектов нейролептиков в целом. Необратимые ингибиторы МАО тоже замедляют метаболизм нейролептиков и усиливают их побочные эффекты — усиление экстрапирамидных расстройств, артериальной гипертонии; применять в сочетании не рекомендуется.
Бензодиазепины. При сочетании клозапина с бензодиазепинами — угнетение дыхания. При сочетании алпразолама с фторфеназином или галоперидолом возможно повышение концентрации последних в крови. Если необходимо усилить седативный эффект антипсихотиков, то лучше не повышать их дозу, а добавить препарат группы бензодиазепинов.
Препараты лития. Возможна гипергликемия. Также возможно усиление экстрапирамидных побочных эффектов. Существует риск энцефалопатии: сонливость, гипертермия, спутанность сознания, экстрапирамидная и мозжечковая симптоматика. Наиболее часто энцефалопатия отмечалась при сочетании лития с галоперидолом, но описана она и при сочетании лития с тиоридазином, перфеназином и тиоксантеном<.>
Сочетать эти препараты следует с осторожностью.
Адреномиметики (адреналин, норадреналин, мезатон, эфедрин). Снижение прессорного эффекта симпатомиметиков
Адреналин и норадреналин могут усиливать гипотонию, вызванную нейролептиками.
Антигистаминные средства. Усиление угнетающего эффекта на центральную нервную систему.
Алкоголь, снотворные средства, средства для наркоза, противосудорожные средства. Усиление угнетающего эффекта на ЦНС.
Психостимуляторы. Пролонгирование аминазином повышенной двигательной активности фенамина, которое связано с увеличением его концентрации в мозге. Действие других психостимуляторов, напротив, ослабляется.
Анальгетики. Усиление анальгетического эффекта, усиление угнетающего действия наркотических анальгетиков на ЦНС.
Анестетики. Усиление их действия, усиление угнетающего влияния на ЦНС.
Барбитураты. Чрезмерная седация, гипотензия. Ослабление эффектов действия антипсихотиков при длительном совместном использовании.
Миорелаксанты периферического действия. Продление времени действия миорелаксантов.
Диуретики. Усиление гипотензивного и кардиотоксического действия тиазидных диуретиков; существует вероятность развития.
Анорексигенные вещества. Снижение анорексигенного эффекта.
Инсулин и противодиабетические препараты. Уменьшение гипогликемического их действия.
Эстрогены. Усиление эффектов действия нейролептиков.
Антациды, циметидин, противодиарейные препараты. Ослабление действия.
Тетрациклины. Повышается риск токсического поражения печени.
Гипотензивные средства. Возможны острая спутанность сознания и усиление либо подавление гипотензивного действия. При сочетании метилдопы с трифтазином возможно повышение артериального давления; при сочетании метилдопы с галоперидолом отмечались случаи развития деменции. При сочетании клофелина с нейролептиками возможно уменьшение его антигипертензивного действия и усиление его угнетающего влияния на ЦНС. При парентеральном введении нейролептиков пациентам, принимающим клофелин, возможно развитие гипертонического криза, который можно предупредить или ослабить альфа-адреноблокаторами.
Описание
К нейролептикам относятся средства, предназначенные для лечения психозов и других тяжелых психических расстройств. В группу нейролептических препаратов входят ряд производных фенотиазина (хлорпромазин и др.), бутирофеноны (галоперидол, дроперидол и др.), производные дифенилбутилпиперидина (флуспирилен и др.) и др.
Нейролептики оказывают многогранное влияние на организм. К их основным фармакологическим особенностям относятся своеобразное успокаивающее действие, сопровождающееся уменьшением реакций на внешние стимулы, ослаблением психомоторного возбуждения и аффективной напряженности, подавлением чувства страха, ослаблением агрессивности. Они способны подавлять бред, галлюцинации, автоматизм и другие психопатологические синдромы и оказывать лечебный эффект у больных шизофренией и другими психическими заболеваниями.
Выраженным снотворным действием нейролептики в обычных дозах не обладают, но могут вызывать дремотное состояние, способствовать наступлению сна и усиливать влияние снотворных и других успокаивающих (седативных) средств. Они потенцируют действие наркотиков, анальгетиков, местных анестетиков и ослабляют эффекты психостимулирующих препаратов.
У одних нейролептиков антипсихотическое действие сопровождается седативным эффектом (алифатические производные фенотиазина: хлорпромазин, промазин, левомепромазин и др.), а у других (пиперазиновые производные фенотиазина: прохлорперазин, трифлуоперазин и др.; некоторые бутирофеноны) — активирующим (энергезирующим). Некоторые нейролептики ослабляют депрессию.
В физиологических механизмах центрального действия нейролептиков существенное значение имеет торможение ретикулярной формации мозга и ослабление ее активирующего влияния на кору больших полушарий. Разнообразные эффекты нейролептиков связаны также с воздействием на возникновение и проведение возбуждения в разных звеньях центральной и периферической нервной системы.
Нейролептики изменяют нейрохимические (медиаторные) процессы в мозге: дофаминергические, адренергические, серотонинергические, ГАМКергические, холинергические, нейропептидные и другие. Разные группы нейролептиков и отдельные препараты различаются по влиянию на образование, накопление, высвобождение и метаболизм нейромедиаторов и их взаимодействие с рецепторами в разных структурах мозга, что существенно отражается на их терапевтических и фармакологических свойствах.
Нейролептики разных групп (фенотиазины, бутирофеноны и др.) блокируют дофаминовые (D2) рецепторы разных структур мозга. Полагают, что это обусловливает в основном антипсихотическую активность, тогда как угнетение центральных норадренергических рецепторов (в частности, в ретикулярной формации) — лишь седативную. С угнетением медиаторной активности дофамина связано в значительной мере не только антипсихотическое влияние нейролептиков, но и вызываемый ими нейролептический синдром (экстрапирамидные расстройства), объясняемый блокадой дофаминергических структур подкорковых образований мозга (черная субстанция и полосатое тело, бугорная, межлимбическая и мезокортикальная области), где локализовано значительное количество дофаминовых рецепторов.
Влияние на центральные дофаминовые рецепторы приводит к некоторым эндокринным нарушениям, вызываемым нейролептиками. Блокируя дофаминовые рецепторы гипофиза, они усиливают секрецию пролактина и стимулируют лактацию, а действуя на гипоталамус — тормозят секрецию кортикотропина и соматотропного гормона.
Нейролептиком с выраженной антипсихотической активностью, но практически не вызывающим экстрапирамидного побочного действия, является клозапин — производное пиперазино-дибензодиазепина. Эту особенность препарата связывают с его антихолинергическими свойствами.
Большинство нейролептиков хорошо всасывается при разных путях введения (внутрь, внутримышечно), проникает через ГЭБ, однако накапливается в мозге в значительно меньших количествах, чем во внутренних органах (печени, легких), метаболизируется в печени и выводится с мочой, частично — кишечником. Они имеют относительно небольшой период полувыведения и после однократного применения действуют непродолжительное время. Созданы пролонгированные препараты (галоперидола деканоат, флуфеназин и др.), оказывающие при парентеральном введении или приеме внутрь длительный эффект.