Ротавирус и его симптомы
Содержание:
Особенности болезни
Ротавирусную инфекцию еще называют ротавирусным гастроэнтеритом или ротавирусом. Это острая кишечная инфекция. Ее вызывает Rotavirus. Болезнь имеет зимне-осеннюю сезонность. Может начинаться как ОРВИ, позже присоединяются признаки сильной диареи.
Очень многие дети болеют ротавирусом. Повторное заражение исключается практически полностью, так как иммунитет становится более стойким к ротавирусу. Очень опасен ротавирус для детей до 5 лет.
Возбудитель устойчив, но гибнет при кипячении и температуре тела у человека 38 градусов и выше. Ротавирус поражает людей любого возраста, но стертая симптоматика характерна для взрослых. Они могут не подозревать о наличии опасной инфекции в организме. Рассмотрим признаки заболевания.
Признаки ротавируса у взрослых
Симптомы могут быть стертыми. Рассмотрим следующие проявления:
- слабость;
- болит голова;
- больного тошнит, рвет;
- может повыситься температура тела;
- насморк, кашель, воспаление, красное горло.
После проникновения в пищеварительный тракт вирус стремительно размножается, поражает слизистую кишечника, оказывает губительное воздействие на функцию пищеварения.
В результате:
- пищеварительная функция нарушается;
- кишечная стенка воспаляется;
- вирус приводит к острой интоксикации организма;
- появляются тошнота, рвота, диарея.
Инфекция не представляет опасности для жизни взрослого пациента при стертой симптоматике. Но больной все равно весьма опасен для окружающих, так как является носителем вируса.
Признаки у детей
Сначала остро проявляется следующая симптоматика:
- повышенная температура;
- схваткообразные боли в животе;
-
отсутствие аппетита;
- слабость, судороги, потеря сознания;
- тошнота, рвота (даже на голодный желудок).
В рвотных массах обнаруживаются прожилки слизи. Возможны потеря массы тела, беспокойство, сильное урчание в животе.
Затем появляется острая диарея. Постепенно моча становится темной, каловые массы желтовато-серыми, консистенция глиноподобная, иногда с кровянистыми прожилками. После выздоровления кал еще может оставаться жидковатым.
Катаральные симптомы: насморк, воспаление в горле, першение. Ребенок становится капризным и вялым. Глазная конъюнктива краснеет.
Из-за сильного поноса начинается обезвоживание, которое представляет угрозу для жизни пациента. Теряется много жидкости, минеральных солей.
Признаки инфекции схожи с отравлением, симптомами сальмонеллеза, холеры. Самостоятельно поставить диагноз очень сложно, необходимо вызвать врача. До его приезда не следует давать малышу спазмолитики и обезболивающие препараты, иначе клиническая картина будет смазана, постановка диагноза будет затруднена.
Как отличить от отравления? Отравление развивается внезапно и стремительно. Ротавирус же — сезонное заболевание, которое сопровождается не только пищеварительным расстройством, а также лихорадочным состоянием.
Ротавирус у грудных детей
У грудничков симптомы и дегидратация развиваются стремительно. Признаки опасной дегидратации у детей до года:
- отсутствует пот;
-
мочеиспускание отсутствует 3 часа;
- язык сухой;
- малыш плачет без слез.
Обезвоживание приводит к нарушению сознания, летальному исходу. Необходимо внимательно следить за состоянием малыша.
Как лечить заболевание? Рассмотрим способы лечения ротавируса.
Диагностика ротавирусной инфекции
Диагностировать ротавирусную инфекцию необходимо исходя из выявляемых признаков, жалоб больного, а также полученных лабораторных данных. Основными жалобами пациентов чаще всего являются боли в животе, рвота съеденной пищей и выпитой водой, частый жидкий стул желтого цвета, без примесей крови, слизи, повышение температуры тела. При осмотре отмечается бледность кожного покрова, нередко некоторая гиперемия конъюнктивы глаз. Язык обложен, сухой. При пальпации живота выявляется болезненность либо по всей области, либо в эпигастральной или реже околопупочной области. Не отмечается увеличение в размерах таких органов, как селезенка и печень. Несколько может быть снижено артериальное давление и ослабление пульса. При проверке менингеальных знаков, они отрицательные.
При проведении лабораторного диагностирования выявляется следующее:
— Показатели общего анализа крови несколько изменяются в зависимости от стадии болезни, например, при начальном развитии болезни регистрируется повышение числа лейкоцитов, в середине заболевания число лейкоцитов, наоборот, несколько снижается, а показатель Скорости Оседания Эритроцитов или СОЭ никак не изменяется в течение всей болезни.
— При исследовании общего анализа мочи выявляют белок, наличие эритроцитов и лейкоцитов, однако, это регистрируется не всегда. Отмечается изменение цвета мочи: она становится темной.
— При исследовании кала отмечается некоторое изменение его окраски в сторону осветления, также при тщательном исследовании кала можно выявить происходящие признаки нарушения в работе желудочно-кишечного тракта, которые проявляются в виде присутствия непереваренных мышечных волокон, клетчатки, присутствием жира и крахмала.
— В результате исследования кала больного путем применения метода экспресс-диагностирования вирус удается обнаружить даже при его небольшом присутствии в экскрементах человека. И следует отметить, что эта методика по чувствительности очень близка к 100% и носит название иммунохроматографии или рота-тест. Плюс в использовании рота-теста еще и в том, что он предоставляет результат уже через 15 минут, что облегчает процесс постановки диагноза.
— Нередко применяют метод Полимеразной Цепной Реакции или ПЦР, достаточно распространенного метода и широко используемого, благодаря которому можно обнаружить в экскрементах больного генетический материал, принадлежащий ротавирусу.
— При наличии специализированной лаборатории удается выявить вирус с использованием электронного микроскопа либо при помощи электрофореза, проводимого при применении специального геля.
— При использовании реакции связывания комплемента и реакции торможения гемагглютинации удается определить присутствие антител в крови больного, однако, всегда нужно помнить о том, что при данном заболевании антитела начинают продуцироваться в организме человека достаточно поздно и никак не в начале болезни. Следовательно, данные методики на этапе диагностирования и уточнения диагноза не могут являться определяющими. Его информативность очень низкая при проведении с сыворотками крови, взятыми у детей до 3-х лет и в начальной стадии у взрослых.
— Возможно применение методики исследования прямой кишки, представленным ректороманоскопией, однако, при данной патологии получить какие-либо данные, свидетельствующие о наличии в организме ротавируса, не представляется возможным, так как визуально клетки слизистой остаются неповрежденными внешне.
Дифференциальную диагностику ротавирусной инфекции обязательно нужно проводить с такими болезнями, как сальмонеллез, шигеллез, кишечный иерсиниоз, холера, эшерихиоз и другими патологиями. Для этого чаще всего применяют лабораторные посевы на соответствующую группу инфекций, относящихся к кишечным. К тому же клиника многих этих заболеваний по некоторым пунктам значительно отличается от клиники ротавируса. При таком заболевании, как сальмонеллез, чаще всего выявляется зловонный стул, сильные боли в животе, увеличение печени, отсутствие гиперемии ротоглотки. Такая картина подобна и при холере, но также при ее развитии отсутствуют нарушения со стороны органов дыхания. При дизентерии регистрируется кровь в стуле больного, слизь. При сравнении с эшерихиозом следует помнить о том, что для ротавирусной инфекции характерно более острое начало, несколько более быстрое выздоровление, а также чаще выявляемый респираторный синдром.
Всегда следует подозревать ротавирусную инфекцию в случае неблагоприятной эпидемической обстановки по данной патологии.
Диагностика — как отличить от отравления?
Обычное пищевое отравление, с которым можно перепутать ротавирус, лишь на первый взгляд похоже на эту вирусную болезнь. Если приглядеться внимательнее, что два эти состояния легко отличить друг от друга.
Отравление пищей представляет собой преимущественно бактериальный процесс. Часто отравление протекает со рвотой, но без поноса и температуры. Также оно нередко проявляется поносом без температуры или с подъемом ее до субфебрильных значений (около 37,0 градусов).
Высокая температура — главный отличительный признак ротавирусной инфекции. Кроме того, при отравлении кал будет напоминать по консистенции кашицу, а при вирусном заболевании он будет водянистым. Обязательно сообщите об этих симптомах врачу, чтобы ему было проще поставить правильный диагноз. Нужно отметить, что диагноз «ротавирусная инфекция» врач при осмотре ребенка может лишь поставить под вопрос.
Точно утверждать наличие ротавируса можно лишь на основании лабораторных анализов, к которым в первую очередь относится исследование каловых масс на предмет наличия в них его частиц. Также проводится исследование крови на обнаружение в ней специфических антител к ротавирусам, а также другие лабораторные методы.


Препараты
Ребенку, которого поразила острая кишечная инфекция, обязательно понадобятся лекарства, которые помогут снять неприятные симптомы и уменьшить продолжительность болезни. К ним в первую очередь относятся средства для перроральной регидратации (для восполнения водно-солевого баланса). Такие средства должны всегда быть под рукой, в составе домашней аптечки. Это «», «Хумана Электролит» и другие. Они расфасованы в удобные пакетики, которые легко можно развести в теплой воде и полученной смесью напоить ребенка.


Поскольку ротавирусная инфекция наступает внезапно, в аптечке может не оказаться нужного препарата. Ничего страшного в этом нет, поскольку солевой раствор, которым лучше всего поить ребенка при рвоте и сильной диарее, можно приготовить самостоятельно из простых ингредиентов, которые имеются на любой кухне. Кстати, такой рецепт получил одобрение ВОЗ, и его без сомнений можно использовать на практике. Понадобится литр теплой воды, две ложки сахара, ложка соли и ложка соды. Все хорошо перемешивается и дается ребенку пить как можно чаще.
На втором месте по значимости для выздоровления стоят препараты-сорбенты. К ним относятся «Уголь активированный», «», «», «». Они помогут быстрее вывести из организма продукты распада и уменьшат интоксикацию. Использование противовирусных препаратов кажется логичным, ведь заболевание — вирусное. Однако на практике все выглядит не так радужно.
Конечно, вызванный на дом врач с большой долей вероятности порекомендует «Анаферон», «» или «». Просто педиатр прекрасно знает, что вирусная инфекция пройдет сама, но встревоженным родителям обязательно нужно «чем-то лечить» чадо, ведь если врач ограничится рекомендациями больше пить жидкости, мама с папой могут подумать, что он просто не хочет или не умеет лечить их ребенка. Поэтому и назначаются препараты, многие из которых вообще являются гомеопатическими («Анаферон», например). Это означает, что никакого вреда детскому организму такие препараты не причинят. Но пользы, увы, тоже не принесут.
Противовирусные средства стоят дорого, а потому стоит соизмерять свой семейный бюджет. Совесть родителей может быть совершенно спокойной — необходимости в таких лекарствах нет. Их эффективность не доказана. Достаточно часто родители повторяют чудовищные ошибки, пытаясь назначить ребенку медикаментозные препараты самостоятельно.
Мамы и папы, которые хорошо знают, что от диареи помогают противодиарейные средства, могут подумать, что доза «» или «» поможет малышу скорее выздороветь. Эти препараты могут лишь навредить при ротавирусной инфекции. Бороться с поносом как таковым не стоит. Он необходим, чтобы из организма выходили частицы вируса. Он — своего рода защитный механизм.
Грубой ошибкой считается назначение ребенку . Антибактериальные средства не оказывают никакого действия на вирус, не способствуют снятию симптоматики, не облегчают состояния ребенка, а дополнительно агрессивно воздействуют на микрофлору его кишечника. Таким образом, малыш приобретает еще и дисбактериоз.
Иногда родители могут столкнуться с доктором, который советует принимать антибиотики при ротавирусе «на всякий случай», чтобы «избежать осложнений». С такими врачами, которые стремятся не оказать помощь, а в первую очередь подстраховать себя, лучше не иметь никаких дел. Антибиотики при ротавирусной инфекции запрещены! Это правило, которое не имеет исключений и не подлежит обсуждению.
Жаропонижаюшие средства применять можно, однако следует избегать «Аспирина» и любых препаратов на основе ацетилсалициловой кислоты, она может вызвать у ребенка опасный для жизни синдром Рэя.

На восстановительной стадии нередко назначают витамины и пробиотики, которые позволяют населить кишечник нормальной полезной микрофлорой.
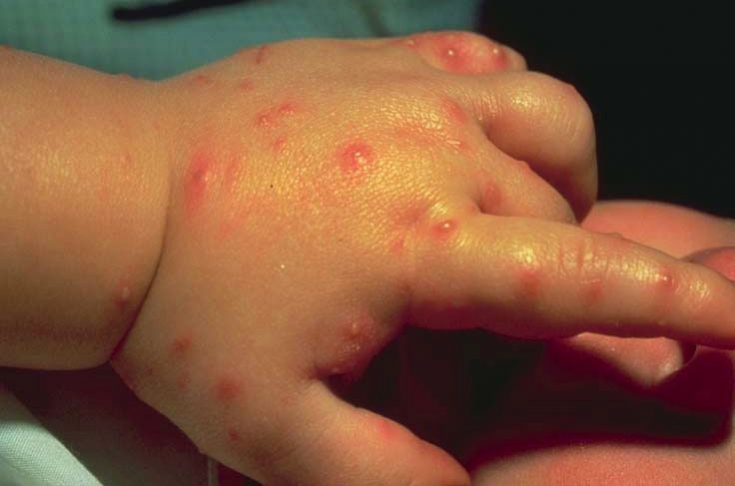
Симптомы, признаки и течение (как проявляется ротавирусная инфекция у детей, подростков, взрослых?)
Ротавирусная инфекция может проявляться:
- тошнотой;
- рвотой;
- диареей (поносом);
- болями в животе;
- вздутием живота;
- повышением температуры тела;
- общей слабостью;
- головными болями;
- головокружениями.
Понос (диарея)
Диарея при ротавирусной инфекции характеризуется:
- Внезапными и частыми позывами к дефекации. Они могут возникать от 2 – 3 раз в сутки (при легком течении заболевания) до 20 – 50 и более раз в сутки (при тяжелом течении заболевания).
- Императивными (повелительными) позывами к дефекации. Данные позывы настолько сильны, что больной не может их сдерживать.
оформленнымСтул при ротавирусной инфекции:
- Жидкий – вначале в виде кашицы, а затем водянистый.
- Пенистый – после испражнения на поверхности каловых масс может наблюдаться пена.
- Зловонный – после испражнения ощущается неприятный запах, возникновение которого объясняется усилением процессов гниения и брожения в толстом кишечнике.
- Зеленоватый или желтоватый.
Слабость и головные боли
интоксикациейСиндром общей интоксикации организма может проявляться:
- общей слабостью;
- повышенной утомляемостью;
- снижением трудоспособности;
- вялостью;
- «разбитостью»;
- головными болями;
- болями в мышцах;
- болями в суставах;
- одышкой (чувством нехватки воздуха) при физических нагрузках и так далее.
например, наличие сопутствующей инфекции дыхательных путей может усиливать синдром общей интоксикации
Стадии ротавирусной инфекции
В развитии ротавирусной инфекции выделяют:
- Инкубационный период. Длится от 15 часов до 5 – 7 дней. В течение этого периода какие-либо клинические признаки инфицирования отсутствуют. Больной может выглядеть абсолютно здоровым, хотя в слизистой оболочке его кишечника уже развивается ротавирус.
- Острый период. Длится от 3 до 7 дней с момента появления первого симптома. Во время острого периода заболевания выраженность симптомов постепенно нарастает и достигает своего пика. Именно в остром периоде больные обычно обращаются в медицинские учреждения за помощью. Если не начать лечение в остром периоде ротавирусной инфекции, значительно возрастает риск развития осложнений.
- Период выздоровления. Длится от 3 до 5 суток. В течение этого периода выраженность имеющихся у пациента симптомов постепенно стихает. Общее состояние больного улучшается, однако организм его остается ослабленным и все еще нуждается в адекватном лечении.
Проявления ротавирусной инфекции у новорожденных, грудничков и детей
анамнезаистории развития заболеванияс первых дней заболевания может достигать 38 – 39 градусовотсутствие аппетита
https://youtube.com/watch?v=he2N2qljoDw
Сколько дней длится ротавирусная инфекция?
с момента появления первых клинических симптомовкоторые могут наблюдаться у ослабленных людей, новорожденных или детей с нарушениями иммунитетапонос, рвота, температура и так далее
Клинические формы ротавирусной инфекции
|
|
|
|
|
|
Температура |
Нормальная или слегка повышена (до 37 – 37,5 градусов). |
37 – 39 градусов. |
38 – 39 и более градусов. |
|
Рвота |
1 – 2 раза в первый день заболевания. |
По 2 – 5 раз в сутки в течение 2 – 3 дней. |
Многократная, длительная. |
|
Понос |
3 – 7 раз в сутки, кашицеобразный стул. |
Жидкий, водянистый стул 8 – 16 раз в сутки на протяжении 2 – 3 дней. |
Водянистый стул более 20 – 30 раз в сутки на протяжении 3 и более дней. |
|
Синдром общей интоксикации организма |
Слабо выражен или отсутствует. |
Умеренно выражен. |
Выраженное нарушение общего состояния больного. |
|
Длительность заболевания |
Выздоровление наступает через 4 – 5 дней. |
Выздоровление наступает на 6 – 8 день. |
Улучшение состояния пациента может наблюдаться не ранее, чем через 8 – 9 дней. |
|
Наличие осложнений со стороны внутренних органов |
Не характерно. |
Не характерно. |
Характерно. |
Признаки ротавирусной инфекции у взрослых
Для постановки точного диагноза врачи обычно проводят исследование кала, где также могут быть обнаружены ротавирусы. Для этого используются различные методы.
Серологические диагностические методы. Поскольку они не обеспечивают высокий уровень достоверности результатов, их не так часто используют для подтверждения наличия ротавирусной инфекции. В основе исследования лежит анализ собранного при помощи стерильной деревянной лопаточки во флакон с резиновой трубкой материала. Там его закрепляют при помощи пластыря и отправляют в контейнерах, в которых он поступает в лаборатории.
Очень важно различать ротавирусную инфекцию от холеры, а также других не менее опасных заболеваний — эшерихиоза и дизентерии. У этого заболевания очень схожие признаки с гастроинтестинальной формой сальмонеллеза, кишечным иерсиниозом и некоторыми видами протозоозов
Заболевание имеет очень небольшой инкубационный период, который составляет от 15 часов до 7 суток. Но в среднем он имеет продолжительность 1-2 дня.
У взрослых кишечный грипп начинает развиваться с обострения. Примерно в первые сутки уже можно наблюдать ярко выраженную клиническую картину инфекции. У больного возникают жалобы на эпигастральные боли, за ними появляются приступы тошноты, а впоследствии и рвоты. При визуальном обследовании нередко выявляются признаки ринита. Постепенно появляются новые симптомы — гиперемичный зев, увеличение шейных лимфоузлов. Но чаще всего ротавирусная инфекция дает о себе знать нарушениями пищеварительных органов.
Следует иметь ввиду, что на начальной стадии заболевание у взрослых может рассматриваться больными не как опасное заболевание, а всего лишь обычное пищеварительное расстройство. К такому выводу пациенты приходят из-за слабой выраженности симптомов, однако уже в этот момент они становятся переносчиками заразы. Если столь неприятное событие произошло в семье или в рабочем коллективе, то уже спустя 3-5 дней происходит заражение и остальных окружающих. Препятствием для дальнейшего распространения болезни может стать только активный иммунитет.
Если обратиться к результатам лабораторных исследований больных ротавирусной инфекцией, то в их жидких водянистых испражнениях нельзя обнаружить слизь или кровь. Но при этом часто присутствует резкий запах, а в некоторых случаях выделения имеют мутный белесый цвет, что часто воспринимается как симптом холеры. Также здесь обнаруживаются и другие признаки — например, громкое урчание в животе.
Ротавирусная инфекция у взрослых без температуры
Практика наблюдения за больными кишечным гриппом показывает, что клиническая картина при этом недуге имеет слабовыраженный характер. Симптомы ротавирусной инфекции присутствуют лишь у 10% заболевших. В большинстве своем это заболевание протекает без повышения температуры.
Во время проведения ректороманоскопии у отдельных больных может быть обнаружена слабовыраженная гиперемия и незначительная отечность слизистой оболочки сигмы и прямой кишок.
 На стадии обострения у больных ротавирусной инфекцией отмечается существенное уменьшение количества мочи, иногда развивается альбуминурия, лейкоцитурия и эритроцитурия. При обследовании сыворотки крови можно обнаружить увеличение содержания остаточного азота. Постепенно лейкоцитоз, который обычно выявляют на начальной стадии, уступает место лейкопении. При этом уровень СОЭ не претерпевает изменений.
На стадии обострения у больных ротавирусной инфекцией отмечается существенное уменьшение количества мочи, иногда развивается альбуминурия, лейкоцитурия и эритроцитурия. При обследовании сыворотки крови можно обнаружить увеличение содержания остаточного азота. Постепенно лейкоцитоз, который обычно выявляют на начальной стадии, уступает место лейкопении. При этом уровень СОЭ не претерпевает изменений.
Как лечить ротавирусную инфекцию?
В домашних условиях для лечение ротавируса у взрослых необходимо удалить из кишечника микроорганизмы, которые расположились на его стенках и разрушают клетки. С этой целью можно использовать адекватные дозы сорбирующих препаратов, таких как:
- Активированный уголь — до 4-6 таблеток на один прием несколько раз в день;
- Смекту или Неосмектин (отечественный аналог) – 3-4 пакетика в сутки;
- Энтеродез или Полисорб – 1-2 пакетика в день.
Для детей грудного возраста количество лекарств подбирается индивидуально, в зависимости от состояния ребенка. Некоторые формы препаратов достаточно трудно заставить выпить грудного ребенка. Чтобы упростить процесс, предпочтение следует отдавать сиропам, лекарственным растворам. Таблетки можно растворять в воде или мелко дробить и давать на чайной ложечке.
Помимо энтеросорбентов, свою эффективность в отношение ротавирусов доказали препараты Анаферон и Арбидол. В ходе исследований доктора обнаружили, что их использование ускоряет лечение инфекции на несколько суток.
Устранение обезвоживания и интоксикации
Это один из важнейших компонентов лечения, который позволяет улучшить общее состояние пациента любого возраста. Компенсировать потери воды и необходимых организму минеральных веществ можно с помощью лекарств: Регидрон, Глюкосолан, Гастролит.
Если ни одного из перечисленных препаратов нет в домашней аптечке, на первое время можно приготовить раствор, приближенный по составу к этим лекарствам. Для этого к 1 литру кипяченой воды следует добавить:
- 4 столовых ложки (20 г) сахара;
- 1 чайную ложку (3 г) соли;
- 1 чайную ложку (3 г) соды питьевой.
Однако следует помнить, что этот раствор лучше применять только непродолжительное время, до покупки медикаментозных препаратов, так как в нем отсутствует ряд важных микроэлементов.
Восстановление работы кишечника
Ротавирусная инфекция уничтожает часть полезных бактерий, которые необходимы для эффективного пищеварения. Именно поэтому к терапии необходимо подключать пробиотики, такие как Лактофильтрум, Линекс, Бифидум, Бифидумбактерин и т.д.
Лечение ротавирусной инфекции
В большинстве случаев организм как взрослых, так и детей самостоятельно справляется с ротавирусом, и в течение недели происходит выздоровление.
Однако повышение температуры, появление повторной рвоты, поноса и боли в животе всегда является уважительным поводом для вызова врача на дом, особенно если речь идет о заболевании ребенка. Это связано с тем, что похожие симптомы характерны не только для ротавирусного гастроэнтерита, но и для более серьезных кишечных инфекций, а также хирургических заболеваний, например, аппендицита
Поэтому важно, чтобы врач осмотрел больного и исключил опасные для жизни и здоровья состояния
Легкие формы ротавирусной инфекции лечатся дома. Врач может назначить ряд лекарственных средств, которые помогут быстрее справиться с симптомами кишечного гриппа, облегчить состояние и, главное, избежать осложнений и перехода болезни в тяжелую форму. В тяжелых случаях рекомендуется госпитализация в инфекционную больницу.
Диета при ротавирусной инфекции
В первый день болезни, при частой рвоте и отсутствии аппетита от еды можно воздержаться. Однако, как только самочувствие начинает улучшаться, нужно постепенно вернуться к полноценному питанию, чтобы ускорить выздоровление
На протяжении всей болезни важно пить как можно больше жидкости
При развитии инфекции у детей грудного возраста их продолжают кормить, как и прежде: грудным молоком или специальными смесями. Рекомендуется лишь увеличить частоту кормления. В некоторых случаях врач может посоветовать использование пищевых добавок или лекарств, содержащих лактазу. Это фермент, расщепляющий молоко и помогающий его усвоению, что особенно актуально для грудничков. Известно, что при ротавирусной инфекции активность собственной лактазы в организме снижается, что приводит к плохому усвоению молочных продуктов, усилению поноса и вздутию живота.
Старшим детям и взрослым желательно увеличить кратность приема пищи, сократив размер порции. Из диеты исключают молочные продукты, снеки, полуфабрикаты, ограничивают употребление соков, сырых фруктов и овощей, бобовых и другой пищи, богатой углеводами.
Наиболее предпочтительными являются каши, жидкие супы, отварные суфле, паровые котлеты, вчерашний хлеб. Нельзя употреблять жареные, острые, маринованные и копченые продукты. Такую диету нужно соблюдать до полного выздоровления и в течение 2-3 дней после.
Лекарственное лечение ротавирусной инфекции
Чтобы помочь организму быстрее справиться с вирусом можно использовать противовирусные препараты, например: Арбидол, Виферон и другие. Особенность такого лечения заключается в необходимости начать прием лекарства с первыми симптомами кишечного гриппа. Иначе эффективность противовирусных средств снижается. Также противовирусную защиту усиливают средства, стимулирующие иммунитет: Циклоферон, Антиротавирусный иммуноглобулин, Комплексный иммуноглобулиновый препарат (КИП) и другие. Перед применением желательно проконсультироваться с врачом.
Антибиотики при ротавирусной инфекции не показаны. В редких случаях их может назначить врач при высоком риске бактериальных осложнений или смешанных инфекциях (когда помимо ротавируса обнаруживается заражение бактериями).
Для борьбы с интоксикацией и поносом назначаются сорбенты. Это лекарственные средства, которые способны всасывать своей поверхностью токсины и газы из желудочно-кишечного тракта. Многие из них обладают закрепляющим действием, то есть нормализуют стул. В аптеке без рецепта можно купить такие сорбенты, как: Смекта, Полисорб, уголь активированный, Фильтрум-СТИ и др. Сорбенты нужно принимать отдельно от других лекарств, с интервалом не менее 30 минут.
Чтобы разгрузить желудочно-кишечный тракт и ускорить восстановление его полноценной работы назначаются ферментные препараты, которые принимают во время еды. Это Креон, Панкреатин, Мезим, Лактаза и др. Кроме того, в лечении ротавирусного гастроэнтерита широко используются препараты про- и пребиотиков: Энтерол, Бактисуптил, Бифиформ, Линекс, Ацилакт и др.
Диета (питание, меню) при ротавирусной инфекции (что можно и что нельзя есть?)
диетавитаминовстолПринципами диеты при ротавирусной инфекции являются:
- Прием пищи малыми порциями 5 – 8 раз в сутки (для детей младшего возраста – чаще).
- Прием только теплой пищи.
- Отказ от слишком горячих/холодных блюд.
- Прием хорошо переработанной (механически) пищи, которая не будет травмировать слизистую оболочку кишечника.
- Прием хорошо обработанной (термически) пищи, которая не будет содержать патогенных бактерий.
- Достаточное употребление жидкости (минимум 2,5 – 3 литра для взрослого человека).
- Отказ от молока и молочных продуктов в остром периоде заболевания.
ферментов
|
|
|
|
|
например, картофельное пюре
Чем кормить новорожденного и грудного ребенка при ротавирусной инфекции?
К принципам питания детей с ротавирусной инфекцией относятся:
- Кормление новорожденных и детей первых 6 месяцев жизни должно осуществляться за счет грудного молока матери. Оно содержит все необходимые питательные вещества, витамины и микроэлементы в необходимых количествах, а также обеспечивает поддержание иммунитета детского организма, что помогает в борьбе с инфекцией. В то же время, стоит помнить, что в остром периоде заболевания молоко может привести к усилению поноса.
- Использование безлактозных смесей (Нутрилон безлактозный, Nan безлактозный, Мамекс безлактозный) в остром периоде заболевания. Лактоза и другие сахара обладают наиболее выраженной осмотической активностью, вследствие чего притягивают воду из тканей в просвет кишечника, способствуя развитию водянистого поноса. Исключение лактозы из рациона позволит снизить выраженность поноса, тем самым, уменьшив количество теряемой организмом жидкости. Это благоприятно отразится на состоянии ребенка, ускорив процесс выздоровления. После стихания острых признаков ротавирусной инфекции (в частности поноса) можно переходить на низколактозные смеси, а еще через 3 – 5 дней не обычные (адаптированные) смеси.
- При невозможности грудного вскармливания питание должно осуществляться за счет адаптированных питательных смесей для новорожденных. К таким смесям относятся Humana PRE и Humana 1, Nan 1, Нутрилон 1, Малютка 1, которые следует применять в период восстановления (после стихания поноса). По своему составу и свойствам они максимально схожи с материнским молоком, вследствие чего будут лучше всего усваиваться в желудочно-кишечном тракте малыша, а также будут повышать естественную противовирусную защиту детского организма.
Питание
Одним из основных пунктов является диета. Полностью отказываться от еды ни в коем случае не стоит. Витамины и питательные вещества помогут организму в восстановлении иммунитета, который в свою очередь будет бороться с вирусом.
Что бы максимально в сложившейся ситуации помочь организму, необходимо уменьшить порции, а также потреблять только легкоусвояемые продукты. Так организм будет тратить меньше энергии на переваривание пищи и больше на борьбу с вирусом.
Что есть можно?
Во время острой фазы заболевания (первые 3-4 дня), больного мучает постоянная рвота. Для того что бы не провоцировать этот симптом питаться стоит как можно меньше и маленькими порциями.
Лучше всего подойдут каши на воде и без добавок, например, манка или рис. Рис и манку дают первые 2 дня, после чего можно попробовать перейти на что-то более серьёзное, например, гречку или овсянку.
Ещё позже, можно попробовать дать больному не жирное варёное мясо или бульон из него. Идеальными вариантами будут мясо кролика и куриная грудка. Если мясо было хорошо усвоено организмом больного, к рациону можно добавить варёные яйца, овощи.
Картофельное пюре на воде или запеченное брокколи помогут сделать рацион более разнообразным.
Что касается напитков, то первые дни болезни поить больного можно только водой и растворами электролитов, такими как «Регидрон». По мере улучшения состояния, можно пить компоты из сухофруктов и чай. К чаю можно давать печенье без сахара, галеты или сухари из белого хлеба.
Начиная с четвёртого дня, когда организм уже окреп, можно давать кисломолочные продукты. Они помогут нормализовать кислотность кишечника, что в свою очередь, поможет организму бороться с ротавирусом. Эта диета является лечебной и поможет избавиться от этого недуга. Соблюдать её надо на протяжении болезни, а также в течении двух недель после. Это даст слизистой восстановиться и окрепнуть, после чего уже можно будет вернуться к привычному меню.
Что есть нельзя?
Во время болезни из рациона полностью исключаются жирные виды мяса и рыбы, всевозможные копчёности, маринады, свежие овощи, молоко, шоколад, сдоба и чёрный хлеб.
Эти продукты исключаются, потому что они стимулируют перистальтику кишечника, а также являются продуктами гниения и брожения, что в свою очередь раздражает слизистую.
Что делать с грудными детьми?
Если с детьми постарше – всё понятно: симптоматическое лечение и строгая диета, то что же делать если ребёнок ещё на грудном вскармливании?
Как и в любом случае, первое что необходимо сделать, получить консультацию врача, после чего уже следовать его рекомендациям. Но помимо этого, грудной ребёнок требует дополнительного ухода за собой. Грудное вскармливание прерывать не стоит, а если ребёнок питается смесями, то лучше на время болезни перейти на безлактозные составы.
Если состояние ребёнка подавленное, он проявляет слишком мало активности, то это может послужить сигналом родителям о том, что болезнь протекает тяжело. В таком случае необходимо немедленно обращаться в скорую помощь.
Что делать беременным?

Беременные также не застрахованы от заражения и в любой момент могут подхватить эту заразу. Симптомы и лечение у беременных такое же как у остальных больных
Важно заметить, что сама инфекция ротавируса не представляет особой опасности для протекания беременности. Куда более опасными являются симптомы, а именно обезвоживание
Обезвоживание может привести к недостаточному поступлению кислорода к плоду. Это в свою очередь может сказаться весьма плачевно, ведь кислород очень важен для плода. В худшем случае это может привести к преждевременным родам или выкидышу.
Симптомы у беременных, к слову, вовсе не отличаются от симптомов во всех остальных случаях. Для того чтобы избежать сильного обезвоживания, необходимо постоянно пополнять водно-солевой баланс. Для этого необходимо постоянно потреблять жидкость, будь она в виде простой или минеральной воды, а может в виде морса или компота из сухофруктов.
Врач может порекомендовать пить минеральную воду без газов, которая будет пополнять запас всех необходимых организму солей. Постельный режим также не будет лишним.
Для ускорения выведения инфекции из организма отлично подойдут абсорбирующие вещества. Самым известным и распространённым из них является активированный уголь. Также можно использовать препараты «Полисорб» или «Смекта», которые отлично справляются с поставленной задачей.
Во время беременности не стоит забывать о соблюдении диеты. Диета во время беременности ничем не отличается от диеты, для всех остальных случаев. Из рациона исключаются вся раздражающие кишечник продукты. К таким относятся молочные продукты, все сладости, жареное, солёное, копчёное и т.д.